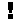Vitamin D3 – das Sonnen-Vitamin
Das besondere Vitamin: D3
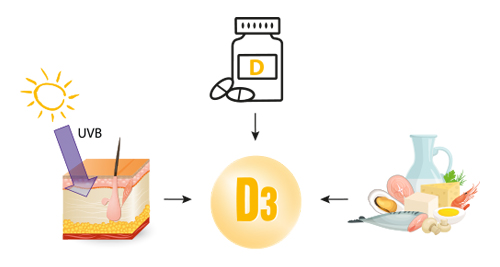
 Mit Hilfe der UV-B-Strahlung der Sonne wird in der Haut Vitamin D3 (Cholecalciferol) gebildet. Auch mit der Nahrung kann Vitamin D3 aufgenommen werden. Es ist jedoch nur in sehr wenigen Lebensmitteln in nennenswerten Mengen enthalten.
Mit Hilfe der UV-B-Strahlung der Sonne wird in der Haut Vitamin D3 (Cholecalciferol) gebildet. Auch mit der Nahrung kann Vitamin D3 aufgenommen werden. Es ist jedoch nur in sehr wenigen Lebensmitteln in nennenswerten Mengen enthalten.
Gut zu wissen:
Vitamin D und Magnesium
Vitamin D unterstützt
- die Erhaltung gesunder Knochen und Zähne
- eine normale Funktion des Immunsystems
- die Erhaltung einer normalen Muskelfunktion
- eine normale Aufnahme/Verwertung von Calcium und Phosphor
Zudem ist Vitamin D an der Zellteilung und an normalen Calciumspiegeln im Blut beteiligt.
Gut zu wissen:
Vitamin D3 Wirkung nicht auf Knochen beschränkt
Viele Körpergewebe und -zellen, die nichts mit dem Knochenstoffwechsel zu tun haben, besitzen Vitamin D-Rezeptoren, z. B. Muskel- und Abwehrzellen. So kann auch die Muskelfunktion sowie die Immunantwort durch Vitamin D positiv beeinflusst werden [1].
Entsprechend machten Wissenschaftler und Studien während der Pandemie darauf aufmerksam, wie wichtig eine gute Vitamin D-Versorgung für eine gesunde Funktion des Immunsystems ist [2-4].
| Lachs | 16 µg/100g |
Hering | 27 µg/100g |
Makrele | 4 µg/100g |
Pilze z. B. Champignons | 2 µg/100g |
Steinpilze | 3 µg/100g |
Leber | 2 µg/100g |
Eier | 3 µg/100g |
 Lebensmittel mit Vitamin D
Lebensmittel mit Vitamin D Gut zu wissen:
Umrechnung Vitamin D: µg in I.E.
Oft wird der Gehalt an Vitamin D in Internationalen Einheiten (I.E.) angegeben.
- 1 Internationale Einheit (1 I.E.) entspricht 0,025 µg Vitamin D
- 1 µg entspricht 40 I.E. Vitamin D
Vitamin D-Versorgung in Deutschland – mit Blick auf die Jahreszeiten
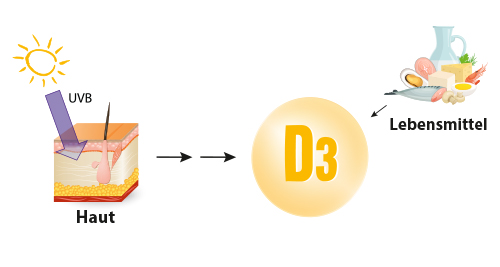
 Die Häufigkeit von Vitamin D-Mangel unterliegt saisonalen Schwankungen:
Die Häufigkeit von Vitamin D-Mangel unterliegt saisonalen Schwankungen: Im Winter sind in Deutschland nur 18 % und im Frühjahr nur 27 % ausreichend mit Vitamin D versorgt (nach [8]).
- die sich kaum oder gar nicht im Freien aufhalten (können)
wie Büroangestellte, Schichtarbeiter, Senioren in Pflegeheimen, Menschen mit Mobilitätseinschränkungen, Pflegebedürftige - die ihre Haut im Sommer nicht direkt der Sonnenbestrahlung aussetzen
auch durch Gebrauch von Sonnenschutzmitteln bzw. wenn aus kulturellen oder religiösen Gründen der Körper gänzlich bedeckt wird - mit einer dunklen Hautfarbe
da sie weniger Vitamin D bilden können als Menschen mit heller Haut - mit höherem Lebensalter
da im Alter die Fähigkeit der Haut, Vitamin D zu bilden, deutlich abnimmt.
Bereits viele Kinder und Jugendliche haben einen Vitamin D-Mangel
Auch bei Sportlern oft ein Mangel an Vitamin D
- Hallen-Sportarten wie Eishockey, Basketball, Boxen, Rhythmische Sportgymnastik
- weibliches Geschlecht
- vegetarische Ernährung
- die geografische Lage die Tageszeit des Trainings (früher Morgen, später Abend).
Studien aus Polen oder Italien zeigten, dass sogar Fußball-Profis ein hohes Risiko für ein Defizit mit dem Sonnenvitamin haben.
Gut zu wissen:
Sonnencreme, Lichtschutzfaktor & Vitamin D
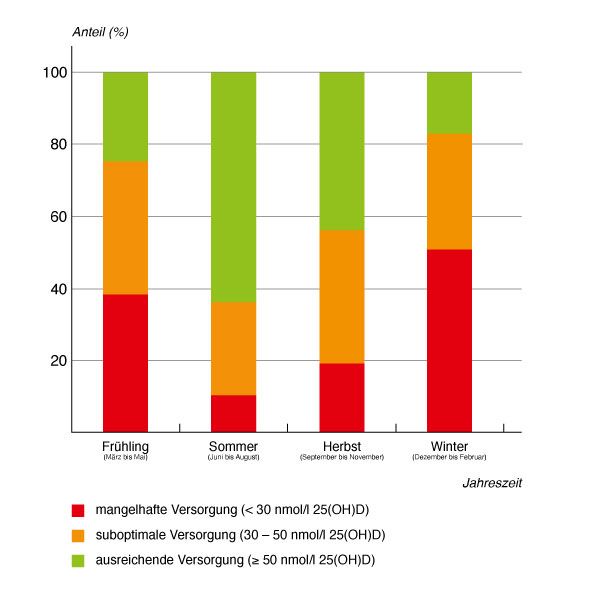
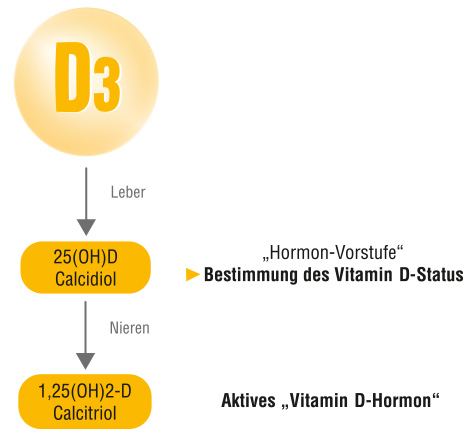 Vitamin D3 (Cholecalciferol) wird durch Stoffwechselschritte in Leber und Nieren in das biologisch aktive „Vitamin D-Hormon“ (Calcitriol) umgewandelt. Die „Hormon-Vorstufe“ Calcidiol liegt im Blutserum in höherer Konzentration vor und wird zur Bestimmung des Vitamin D-Status genutzt.
Vitamin D3 (Cholecalciferol) wird durch Stoffwechselschritte in Leber und Nieren in das biologisch aktive „Vitamin D-Hormon“ (Calcitriol) umgewandelt. Die „Hormon-Vorstufe“ Calcidiol liegt im Blutserum in höherer Konzentration vor und wird zur Bestimmung des Vitamin D-Status genutzt.
| 25(OH)D [nmol/l] | Interpretation gem. RKI | Sportmedizinische Interpretation |
| <30 |
Mangelhafte Versorgung mit einem erhöhten Risiko für Krankheiten wie Rachitis, Osteomalazie und Osteoporose. |
Deutliche Defizite der Mineralisation (mit einem erhöhten Risiko für Rachitis, Osteomalazie) und der muskulären Funktion (Reversible Myopathie) unterhalb 75 nmol/l. |
| 30 - <50 | Suboptimale Versorgung mit möglichen Folgen für die Knochengesundheit. | Deutliche Defizite der Mineralisation (mit einem erhöhten Risiko für Rachitis, Osteomalazie) und der muskulären Funktion (Reversible Myopathie) unterhalb 75 nmol/l. |
| 50 - <75 | Ausreichende Versorgung in Bezug auf die Knochengesundheit. | Deutliche Defizite der Mineralisation (mit einem erhöhten Risiko für Rachitis, Osteomalazie) und der muskulären Funktion (Reversible Myopathie) unterhalb 75 nmol/l. |
| 75 - <125 | Ausreichende Versorgung in Bezug auf die Knochengesundheit ohne weiteren Zusatznutzen für die Gesundheit. | Zielbereich für die Erhaltung der muskuloskelettalen Gesundheit und Leistungsfähigkeit: > 75 nmol/l. |
| > 125 | Mögliche Überversorgung. |
Tipps zur Vitamin D-Einnahme
Gut geeignet: Vitamin D3
Sichere Vitamin D-Dosierung
Einnahme am besten mit Öl bzw. zu einer Mahlzeit
Woran es liegen kann, wenn sich die Vitamin D-Werte nicht bessern
Gut zu wissen:
Vitamin K2 und Magnesium unterstützen Vitamin D im Knochenstoffwechsel
Zwischen Vitamin D3, Vitamin K2 und Magnesium gibt es Verbindungen im Stoffwechsel. So sind Vitamin D, Vitamin K und Magnesium zusammen an der Erhaltung normaler Knochen beteiligt. Darum kann es Sinn machen Vitamin D3 mit Vitamin K2 und Magnesium zusammen einzunehmen.
Vitamin D - Themenwelten

Vitamin D-Mangel bei Kindern und Jugendlichen häufig
Dass die Vitamin D-Versorgung bereits für Kinder und Jugendliche stark verbesserungswürdig ist, wurde aktuell durch Daten zu Vitamin D-Spiegeln aus acht europäischen Ländern (u.a. aus Deutschland) erneut bestätigt: Nur 3 % der 2117 untersuchten Kinder im Alter von drei bis 15 Jahren waren der Studie zufolge ausreichend mit Vitamin D versorgt.

Knochenschwund und Osteoporose vorbeugen
Osteoporose müsste keine Volkskrankheit sein. Doch nur etwa jeder Dritte ist sich offenbar den Folgen poröser Knochen bewusst bzw. kennt die einfachen Möglichkeiten zur Vorbeugung [1]. Die Anzahl der Osteoporose-Neuerkrankungen in Deutschland wird pro Jahr auf etwa 885.000 geschätzt [2]. Hier erfährst du, was du selbst für starke Knochen und den Erhalt gesunder Knochen tun kannst.

Vitamin D-Versorgung trotz Sonnencreme!
Vitamin D ist lebensnotwendig und kann von unserem Körper mithilfe der Sonne selbst hergestellt werden. Doch dazu braucht die ungeschützte Haut ausreichend UV-B-Strahlung. Sonnenschutzmittel filtern unter anderem genau diese Strahlung, denn sie ist für die Entstehung von Sonnenbrand und Hautkrebs mitverantwortlich.

Vitamin D und Wintersonne
Vitamin D, das Sonnenvitamin, kann bei ausreichender Sonneneinstrahlung auf die Haut von unserem Körper selbst produziert werden. Doch wenn die Tage kürzer werden, reicht die Sonne nicht mehr aus.